Hoja de referencia sobre exámenes dentales e investigaciones especiales
Hoja de referencia sobre exámenes dentales e investigaciones especiales
+ Envío gratis
No se pudo cargar la disponibilidad de retiro
Esta es nuestra hoja de referencia para exámenes dentales e investigaciones especiales. ¡Lea a continuación para ver cómo usamos la hoja de referencia!
Leer másVamos a cubrir los exámenes extraorales (E/O) e intraorales (I/O), seguidos de la elaboración de gráficos y la evaluación de la cavidad oral y algunas otras cosas que se deben tener en cuenta sobre la pérdida de la superficie dental, la oclusión y las prótesis dentales. También vamos a hablar sobre qué investigaciones serían apropiadas, así que si estás aquí por algo específico, no dudes en desplazarte hacia abajo. También vamos a incluir un documento a continuación que cubre el contenido tanto de este blog como del blog de la semana pasada sobre la toma de antecedentes.
Empecemos
Entonces, el examen comienza cuando ves al paciente por primera vez y mientras llamas su nombre en la sala de espera, debes estar atento a cualquier discapacidad, falta de aliento y su apariencia general.
El examen formal comienza cuando termina la historia y usted ha recibido el consentimiento implícito para continuar diciéndoles, por ejemplo: Voy a comenzar palpando su cabeza y cuello para verificar si hay bultos o protuberancias.
E/S
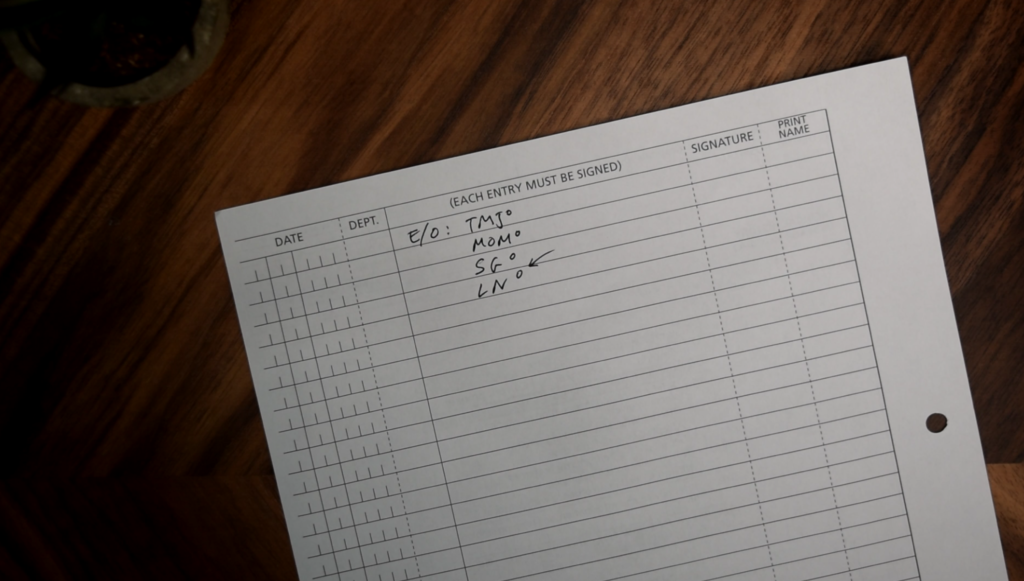
Para comenzar el examen E/O, debe colocarse detrás del paciente y palpar con los dedos el área afectada. ATM (ATM) (articulación temporomandibular), la MAMÁ (músculos de la masticación), los SG (glándulas salivales) y la LN (ganglios linfáticos). Con la experiencia, podrá captar detalles más sutiles, pero para ayudarlo a comprender si algo anda mal, compare con el lado opuesto y si hay alguna asimetría. Hay ciertas formas en las que puede pedirle al paciente que se mueva para que los tejidos que está examinando sobresalgan más.
ATM (ATM)
Por ejemplo, con la ATM, se le pide al paciente que abra y cierre la mandíbula mientras se palpa justo delante de las orejas y se busca cualquier desviación y si hay una desviación hacia un lado, esto podría indicar algún tipo de disfunción de la ATM. También se debe escuchar si hay chasquidos o rechinamientos y, si los hay, se debe preguntar al paciente si le duele y, en caso afirmativo, Luego hay que trabajar para llegar a un diagnóstico , mientras que si no duele, registraría un clic asintomático, por ejemplo, en mis notas. También le pediría al paciente que saque la mandíbula inferior y la mueva de lado a lado, buscando nuevamente anomalías.
MAMÁ
Luego, desde delante de las orejas, pasaría mis dedos a lo largo del proceso cigomático para sentir el masetero y, mientras les pido que se abran, se cierren y se aprieten, palparía a lo largo del masetero hasta la mandíbula. Luego pasaría a palpar el temporal pidiéndoles que se aprieten nuevamente y colocando mis dedos más arriba, cerca de la fosa temporal. La razón por la que palpamos el músculo temporal es porque puede referir dolor a otras ubicaciones en la cabeza y este dolor puede replicarse mientras lo palpamos. También podrían darnos una indicación de que alguien tiene un hábito parafuncional como el bruxismo, por ejemplo, si estos músculos son hipertróficos y luego, cuando más tarde pases a mirar dentro de la boca, es posible que veas mucho TSL por atrición.
de SG
A continuación, hay que palpar las glándulas salivales parótidas y submandibulares, que no siempre se pueden palpar en pacientes sin patología, pero es importante revisarlas porque si están grandes e hinchadas, pueden indicar la presencia de cálculos salivales o sialolitos en las glándulas salivales. La parótida se encuentra justo debajo y delante de la oreja y la glándula submandibular justo debajo del cuerpo de la mandíbula pero por encima del hueso hioides.
de LN
También es necesario revisar los ganglios linfáticos de la región de la cabeza y el cuello para asegurarse de que no haya infecciones o cánceres en el área, que se pueden detectar por ganglios agrandados, rojos y sensibles. Las 3 áreas que necesita revisar son los ganglios cervicales, los ganglios submandibulares y los ganglios submentonianos. Es fácil revisar los ganglios cervicales pidiendo al paciente que gire la cabeza hacia el lado opuesto al que está revisando para que se pueda empujar el esternocleidomastoideo hacia afuera y los ganglios cervicales se hagan más evidentes cuando pase los dedos por su cuello. Los ganglios linfáticos submandibulares son apenas superficiales al esternocleidomastoideo submandibular, por lo que es más fácil revisarlos a ambos al mismo tiempo y, finalmente, los ganglios linfáticos submentonianos se encuentran más fácilmente inclinando la cabeza del paciente hacia adelante y haciendo rodar los ganglios a lo largo del borde inferior de la mandíbula anteriormente.
¿Cáncer?
Lo último que hay que tener en cuenta fuera de la boca son los cánceres de piel como el carcinoma basocelular, que tienen el aspecto de úlceras rojas o rosadas, brillantes y cerosas con vasos sanguíneos irregulares y que pueden sangrar por traumatismos menores. Si nota algo así, es muy importante que no lo ignore y, en su lugar, pregunte al paciente cuánto tiempo lleva allí y si le ha estado doliendo. Los carcinomas basocelulares crecen lentamente durante un largo período de tiempo y muchos pacientes los dejan crecer durante años, por lo que, si ve algo sospechoso, debe derivarlos a un especialista en medicina oral.
NAD
Si no hay nada anormal, en las notas solo escribo TMJ, MOM, SG y LN NAD. Y este pequeño círculo significa que no se detectó nada anormal.
E/S
Ahora que ha examinado la parte exterior de la cabeza, es hora de mirar dentro de la boca y empezar por buscar cualquier anomalía en los tejidos blandos y la mucosa bucal y labial, el paladar, la lengua, el suelo del maxilar y la encía. En la mucosa, por ejemplo, puede ver lesiones blancas que pueden presentarse por diversas causas o puede notar marcas de mordeduras en el plano oclusal o incluso lesiones rojas o úlceras y muchas otras cosas que detectará en la medicina oral. Pero lo importante es que si ve algo de lo que no esté seguro, no lo ignore.
Asegúrate de usar la luz a tu favor y reflejarla en tu espejo en las áreas más difíciles de ver, como la parte posterior del piso de la boca y no tengas miedo de pedirle a tu paciente que te ayude. Por ejemplo, si estás examinando la lengua, pídele al paciente que saque la lengua y la mueva de izquierda a derecha porque estas son áreas donde las lesiones pueden esconderse y son áreas de alto riesgo para las malignidades, por lo que es importante ser minucioso. El orden en el que generalmente hago esto es primero: si el paciente usa dentadura postiza, le pido que se la saque y le pido que abra la boca y, usando mi espejo, comienzo con un lado y retraigo sus mejillas y reviso su mucosa bucal, luego trabajo en el sentido de las agujas del reloj y reviso la mucosa labial inferior, la mucosa bucal derecha y luego la mucosa labial superior. Al mismo tiempo que reviso la mucosa, también reviso la encía. Luego examino la parte superior de la lengua pidiéndole al paciente que la saque hacia afuera, luego miro los bordes laterales de la lengua pidiéndole al paciente que la saque hacia un lado y luego hacia el otro. Y reviso el piso de la boca y la parte ventral de la lengua pidiéndole al paciente que la pegue hacia el techo de la boca. Y luego termino usando mi espejo para revisar el paladar y las amígdalas.
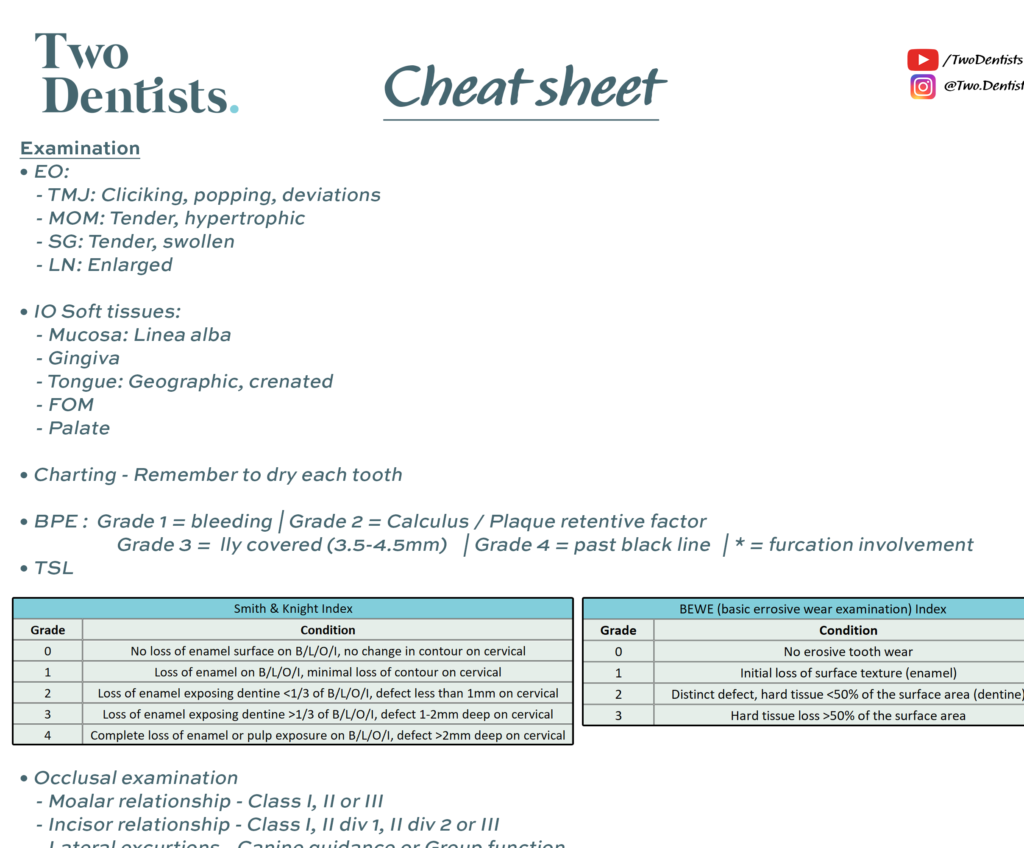
Gráficos y BPE
Luego, debe realizar un examen de tejido duro intraoral (IOHT) que incluye un registro y un BPE donde se registra cada diente en detalle y se anota todo, desde caries hasta faltantes, y yo secaría las superficies de los dientes mientras recorro el lugar en un orden sistemático para que sea más fácil detectar caries o restauraciones que combinen bien con el color. Algunas personas cuestionan el uso de lupas para el examen, pero a mí me encanta y siento que puedo detectar mucho más con ellas puestas. En el futuro, publicaremos un blog en el que analizaremos diferentes lupas, así que asegúrese de suscribirse a nuestro blog. Canal de YouTube Para que no se te pase por alto. Cuando se trata de hacer el BPE, yo haría caminar la sonda a lo largo de la bolsa, rodeando cada diente con mi sonda periodontal y registraría qué sitio era el peor en cada sextante y le daría esa calificación en consecuencia. Algunas personas dejan de revisar el resto del sextante cuando ven un BPE de 4, pero no deberías hacerlo porque también podrías notar una afectación de la furcación si continúas, lo que lo convertiría en un 4*. Haz una pausa ahora si quieres ver cómo funciona el sistema de calificación para un BPE.
TSL, oclusión y prótesis dentales
Después de realizar su BPE, creemos que es una buena idea realizar también una evaluación de cualquier Pérdida de la superficie del diente . Por eso, le sugiero que se haga un examen básico de desgaste erosivo (BEWE) o un índice de Smith & Knight. En esta etapa, también puede verificar su oclusión , tomando nota de la relación molar y la relación incisiva. Esto es lo mínimo que debe hacer, pero lo ideal es que también controle sus excursiones laterales izquierda y derecha, anotando si tienen función canina o grupal. Sé que esto parece mucho y lo más probable es que no lo haga cuando comience a ver pacientes por primera vez, pero es bueno adquirir el hábito lo antes posible. Si usaban Dentaduras postizas : puede comprobar la oclusión con y sin ellas. También debe tomar nota general de las dentaduras postizas, indicando si son parciales o completas y si son de acrílico o cromo cobalto. Si nota algún problema con las dentaduras postizas, también puede hacer más preguntas.
Investigaciones especiales
Ahora que ha realizado los gráficos y el BPE, utilice esta información junto con la queja del paciente para decidir qué Investigaciones especiales Sería lo más adecuado para este paciente y aquí hay una lista de las principales investigaciones especiales que podrías hacer. Repasemos cada una para que puedas tener una mejor idea de cuándo realizar cada una.
Radiografías
Lo primero en lo que suelo pensar es qué radiografías quiero. En el caso de los pacientes nuevos que no tienen radiografías previas, inmediatamente se piensa en radiografías de aleta de mordida . Si ya han tenido radiografías de aleta de mordida, debe verificar cuánto tiempo han pasado y si es hora de realizar radiografías de aleta de mordida actualizadas. FGDP tiene pautas sobre los intervalos y voy a tratar esto con más profundidad en nuestro blog de radiografías la próxima semana. Así que suscríbase a nuestro Canal de YouTube para que no te pierdas nada. periapicales , la lista de indicaciones son:
1. Dientes muy restaurados (empastes grandes, coronas, pilares)
2. Para la enfermedad periodontal
3. Dientes que no responden a las pruebas de sensibilidad.
4. Antes de las restauraciones indirectas
5. Antes de la endodoncia/extracción
6. Evaluación preliminar del espacio edéntulo antes de los implantes
En el caso de los dientes muy restaurados, la razón es que se desea obtener una mejor idea del estado del diente. ¿Hay alguna caries secundaria, alguna patología apical? Si se trata de una corona, ¿cómo está el ajuste marginal? Si se trata de una amalgama interproximal, ¿hay un reborde? ¿Se ha tratado la raíz del diente? Averiguar toda esta información le dará una mejor idea del tratamiento que podría ser necesario ahora o en el futuro y podrá advertir a su paciente sobre ellos. En el caso de la periodontitis, se realizan pruebas de PA para evaluar los niveles óseos y poder hacer un diagnóstico. Realizar una prueba de PA de un diente que no responde a las pruebas de sensibilidad puede darle una idea de por qué. Por lo tanto, es posible que vea signos de periodontitis apical. Y siempre debe realizar una prueba de PA antes de cualquier tratamiento de conducto, extracción o restauración indirecta para ayudarlo a ver la forma de la raíz, el estado de los tejidos periapicales y lo ayudará a planificar el tratamiento. Las principales razones para realizar una prueba de PA son: DPT Sería para evaluar las muelas del juicio y su asociación con el conducto auditivo externo. También son útiles para cualquier patología como quistes grandes y también para la planificación del tratamiento ortopédico.
Pruebas de sensibilidad y TTP
También debería considerar la posibilidad de realizar una prueba de sensibilidad que podría darle una indicación de si el diente está vivo o no, y existen tres tipos: caliente, fría o eléctrica. El tipo más preciso es la prueba de sensibilidad al frío, en la que se coloca un producto químico congelante como Endo-congelación en un algodón y colóquelo sobre el diente en cuestión, así como los dos dientes adyacentes. El siguiente método más preciso es utilizar la prueba pulpar eléctrica (EPT), en la que se le pediría al paciente que sostenga una varilla conductora de electricidad de metal y coloque pasta de dientes en el diente en cuestión del paciente y luego complete el circuito sosteniendo la máquina EPT sobre el diente a través de la pasta de dientes. Nuevamente, también probaría los dos dientes adyacentes para poder ver cuál es la diferencia entre un diente posiblemente sano y un diente enfermo. Esta comparación es importante porque el paciente podría no responder a la prueba de sensibilidad en ninguno de sus dientes debido a los depósitos de dentina secundarios y terciarios, pero si el diente en cuestión responde de una manera muy diferente a los dientes de comparación sanos, entonces esto es indicativo de enfermedad. Solo recuerde que esto no significa que el diente no esté vital si no responde y usted escribiría en sus notas: diente que no responde a la EPT, en contraposición a diente no vital porque la pulpa aún podría estar viva. La última forma de probar la sensibilidad es con pruebas en caliente, calentando un gutapercha (GP) punto y colocarlo sobre el diente, pero esta es la forma menos precisa de probar la sensibilidad y casi nunca se utiliza.
A continuación se muestra una lista de razones para realizar pruebas de sensibilidad y son las mismas para probar la percusión:
Rellenos profundos
Caries profundas
Coronas y pilares (si es posible)
Dientes muy descoloridos (grises/rosados)
Antecedentes de trauma: fracturas, subluxación, luxación, dientes avulsionados (que han sido reimplantados)
Dientes muy desgastados
Dientes con radiolucidez periapical
Dientes cerca de los senos paranasales que drenan
Dientes con síntomas
Dientes sensibles al golpearlos
Dientes con grietas/fracturas
Pérdida ósea periodontal grave
Antes de realizar trabajos de corona o puente
La forma de comprobar si hay dolor a la percusión o TTP depende de cuánto dolor describa el paciente que siente. Si le duele mucho al comer, por ejemplo, lo comprobaría con el dedo, mientras que si le duele tanto, le daría golpecitos con el mango del espejo. Si le duele, lo registraría como TTP positivo y, si no, sería TTP negativo y, de nuevo, también le daría golpecitos a algunos dientes adyacentes para comparar.
Diente perezoso
Otra investigación especial que debe conocer es el uso de un palillo de dientes, que se utiliza cuando un paciente presenta un diente agrietado o sospecha de que tiene un diente agrietado y hay dos lugares en los que debe realizar la prueba: las fisuras y cada cúspide individual. La forma de utilizarlo es colocando el extremo puntiagudo en el diente en cuestión y pidiendo al paciente que muerda y sostenga, luego suelte y pregúntele en qué momento le dolió y luego regístrelo en sus notas.
6ppp
A continuación, hablaremos sobre el registro de 6 puntos ( 6ppc ) como una investigación especial indicada por BPE de 4 o BPE persistentes de 3 incluso después de la terapia periodontal inicial (que es una escala supragingival, OHI y luego una espera de 8 a 12 semanas). También se debe realizar un registro de placa para cualquier paciente periodontal o cualquier paciente con mala higiene bucal.
Diario de dieta
Otra es llevar un diario de dieta para cualquier paciente con alto riesgo de caries o pacientes que sufren de TSL y luego analizarlo para poder darles consejos dietéticos la próxima vez que los vea.
Modelos de estudio
La toma de modelos de estudio es otra investigación que ayuda a monitorear la progresión del TSL pero también se puede utilizar para tratamientos complejos u ortopédicos como un antes y un después y se puede utilizar para evaluar el espacio para restauraciones indirectas.
Encerado diagnóstico
La última investigación especial a considerar es un encerado diagnóstico para ayudar a visualizar un caso de reconstrucción compuesta.
Compartir

¡Suscríbete a nuestra lista de correo!
Sé el primero en enterarte de nuevas colecciones y ofertas exclusivas.

